10 ottobre 2023
6° Rapporto GIMBE – Servizio Sanitario Nazionale al capolinea: compromesso il diritto alla tutela della salute. Spesa pubblica pro-capite: il gap con la media dei paesi europei è di € 48,8 miliardi. Le enormi diseguaglianze nord-sud saranno legittimate dall’autonomia differenziata. Dalla Fondazione GIMBE l’appello per un patto politico e sociale per rilanciare la sanità pubblica
La Fondazione GIMBE ha presentato oggi presso la Sala Capitolare del Senato della Repubblica il 6° Rapporto sul Servizio Sanitario Nazionale (SSN): «I princìpi fondanti del SSN, universalità, uguaglianza, equità – ha esordito il Presidente Nino Cartabellotta – sono stati traditi. Oggi sono ben altre le parole chiave che definiscono un SSN ormai al capolinea e condizionano la vita quotidiana delle persone, in particolare delle fasce socio-economiche meno abbienti: interminabili tempi di attesa, affollamento dei pronto soccorso, impossibilità di trovare un medico o un pediatra di famiglia vicino casa, inaccettabili diseguaglianze regionali e locali sino alla migrazione sanitaria, aumento della spesa privata sino all’impoverimento delle famiglie e alla rinuncia alle cure».
«Considerato che il progressivo indebolimento del SSN dura da oltre 15 anni, perpetrato da parte di tutti i Governi – ha affondato Cartabellotta – non è più tempo di utilizzare il fragile terreno della sanità e i disagi della popolazione per sterili rivendicazioni politiche su chi ha sottratto più risorse al SSN. Perché stiamo inesorabilmente scivolando da un Servizio Sanitario Nazionale fondato sulla tutela di un diritto costituzionale a 21 sistemi sanitari regionali regolati dalle leggi del libero mercato. Con una frattura strutturale Nord-Sud che sta per essere normativamente legittimata dall’autonomia differenziata».
Richiamando il recente intervento del Presidente Meloni, secondo cui “sarebbe miope concentrare tutta la discussione sull’aumento o meno delle risorse perché bisogna confrontarsi anche su come quelle risorse vengono spese”, Cartabellotta ha condiviso che «potenzialmente ci sono ampi margini di recupero su vari ambiti: eccesso di prestazioni da medicina difensiva e domanda inappropriata, conseguenze del sotto-utilizzo di prestazioni efficaci, frodi, acquisti a costi eccessivi, complessità amministrative, inadeguato coordinamento dell’assistenza, in particolare tra ospedale e territorio. Ma il recupero di queste risorse richiede una profonda riorganizzazione del SSN, riforme di rottura, formazione dei professionisti e informazione alla popolazione sull’appropriatezza di esami diagnostici e terapie: non si tratta di risorse monetizzabili a breve termine, analogamente a quelle sottratte all’erario dall’evasione fiscale».
«Ecco perchè a quasi 45 anni dalla legge istitutiva del SSN – ha continuato Cartabellotta – la Fondazione GIMBE invoca un patto sociale e politico che, prescindendo da ideologie partitiche e avvicendamenti di Governi, rilanci quel modello di sanità pubblica, equa e universalistica, pilastro della nostra democrazia, conquista sociale irrinunciabile e grande leva per lo sviluppo economico del Paese».
«Il preoccupante “stato di salute” del SSN – ha concluso Cartabellotta – impone una profonda riflessione politica: il tempo della manutenzione ordinaria per il SSN è ormai scaduto, visto che ne ha sgretolato i princìpi fondanti e mina il diritto costituzionale alla tutela della Salute. È giunto ora il tempo delle scelte: o si avvia una stagione di coraggiose riforme e investimenti in grado di restituire al SSN la sua missione originale, oppure si ammetta apertamente che il nostro Paese non può più permettersi quel modello di SSN. In questo (non auspicabile) caso la politica non può sottrarsi dal gravoso compito di governare un rigoroso processo di privatizzazione, che ormai da anni si sta insinuando in maniera strisciante approfittando dell’indebolimento della sanità pubblica. La Fondazione GIMBE, con il Piano di Rilancio del SSN, conferma che la bussola deve rimanere sempre e comunque l’articolo 32 della Costituzione: perché se la Costituzione tutela il diritto alla salute di tutti, la sanità deve essere per tutti».
Il Presidente ha riportato una sintesi di dati, analisi, criticità e proposte contenute nel Rapporto: dal finanziamento pubblico alla spesa sanitaria, dai Livelli Essenziali di Assistenza alle diseguaglianze regionali e alla mobilità sanitaria, dal personale alla Missione Salute del PNRR, sino al Piano di Rilancio del SSN.
FINANZIAMENTO PUBBLICO. Il fabbisogno sanitario nazionale (FSN) dal 2010 al 2023 è aumentato complessivamente di € 23,3 miliardi, in media € 1,94 miliardi per anno, ma con trend molti diversi tra il periodo pre-pandemico (2010-2019), pandemico (2020-2022) e post-pandemico (2023), su cui «è opportuno rifare chiarezza – ha chiosato Cartabellotta – per documentare che tutti i Governi che si sono succeduti negli ultimi 15 anni hanno tagliato e/o non investito adeguatamente in sanità» (Figura 1).
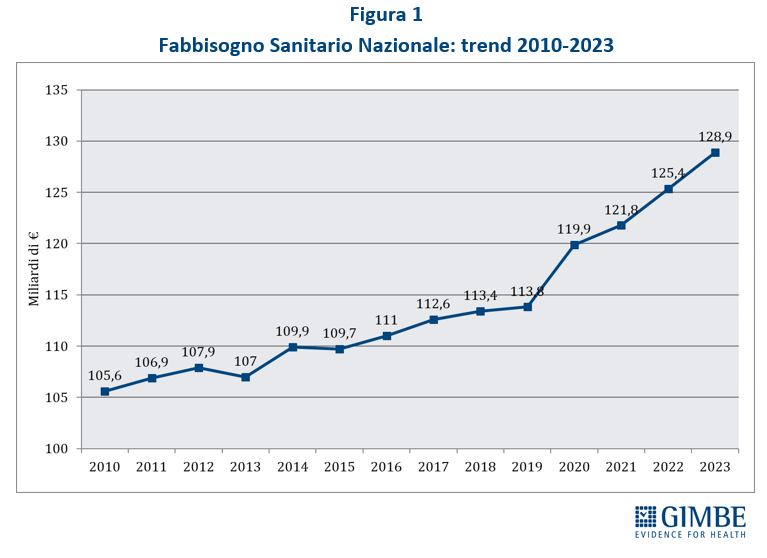
- 2010-2019: la stagione dei tagli. Alla sanità pubblica sono stati sottratti oltre € 37 miliardi di cui: circa € 25 miliardi nel 2010-2015, in conseguenza di “tagli” previsti da varie manovre finalizzate al risanamento della finanza pubblica; oltre € 12 miliardi nel periodo 2015-2019, in conseguenza del “definanziamento” che ha assegnato meno risorse al SSN rispetto ai livelli programmati. In 10 anni il FSN è aumentato complessivamente di € 8,2 miliardi, crescendo in media dello 0,9% annuo, tasso inferiore a quello dell’inflazione media annua (1,15%).
- 2020-2022: la stagione della pandemia. Il FSN è aumentato complessivamente di € 11,2 miliardi, crescendo in media del 3,4% annuo. Tuttavia, questo netto rilancio del finanziamento pubblico è stato di fatto assorbito dai costi della pandemia COVID-19, non ha consentito rafforzamenti strutturali del SSN ed è stato insufficiente a tenere in ordine i bilanci delle Regioni.
- 2023-2026: il presente e il futuro prossimo. La Legge di Bilancio 2023 ha incrementato il FSN per gli anni 2023, 2024 e 2025, rispettivamente di € 2.150 milioni, € 2.300 milioni e € 2.600 milioni. Nel 2023 € 1.400 milioni sono stati destinati alla copertura dei maggiori costi energetici. Dal punto di vista previsionale, nella Nota di Aggiornamento del DEF 2023, approvata lo scorso 27 settembre, il rapporto spesa sanitaria/PIL precipita dal 6,6% del 2023 al 6,2% nel 2024 e nel 2025, e poi ancora al 6,1% nel 2026. In termini assoluti, nel triennio 2024-2026 si stima un incremento della spesa sanitaria di soli € 4.238 milioni (+1,1%).
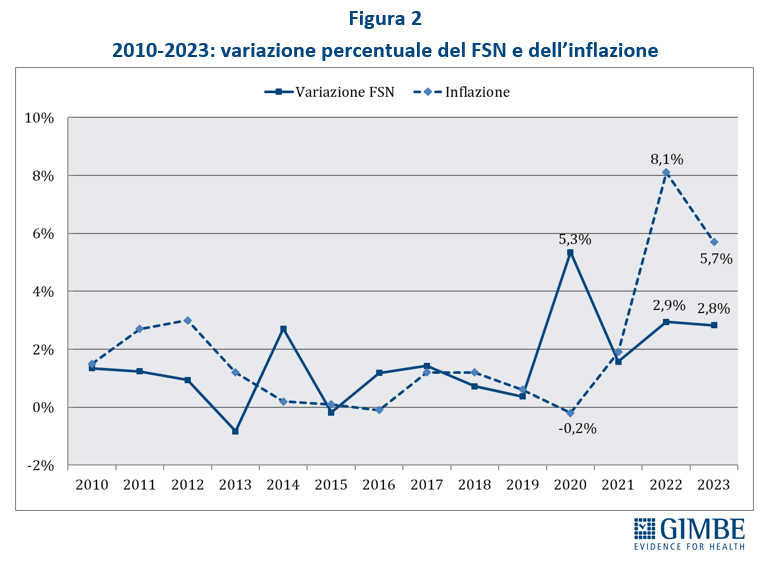
Da rilevare che nel 2022 e nel 2023 l’aumento percentuale del FSN è stato inferiore a quello dell’inflazione: nel 2022 l’incremento del FSN è stato del 2,9% a fronte di una inflazione dell’8,1%, mentre nel 2023 l’inflazione al 30 settembre acquisita dall’ISTAT è del 5,7% a fronte di un aumento del FSN del 2,8% (Figura 2).
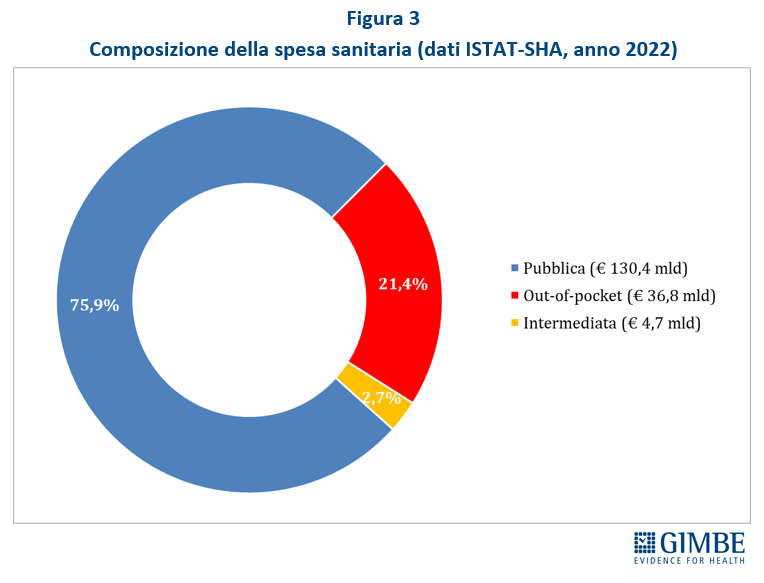
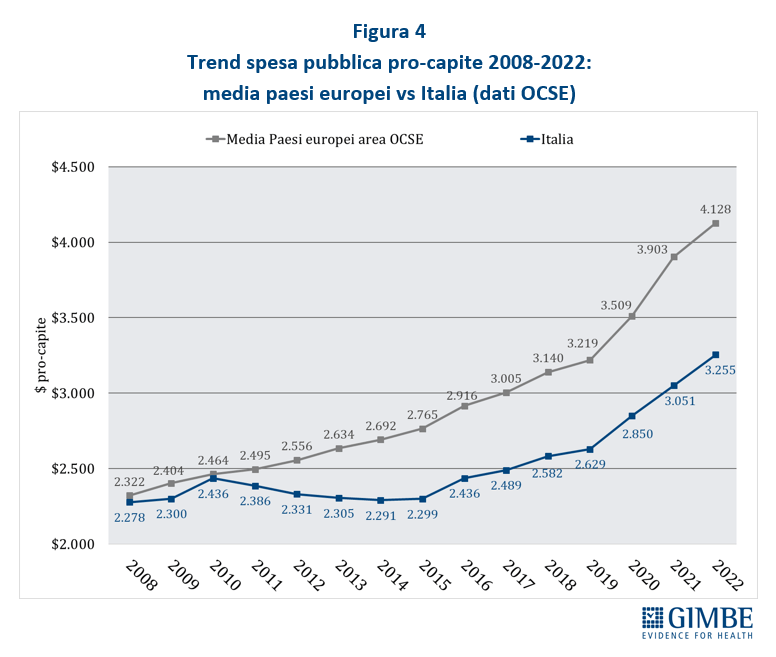
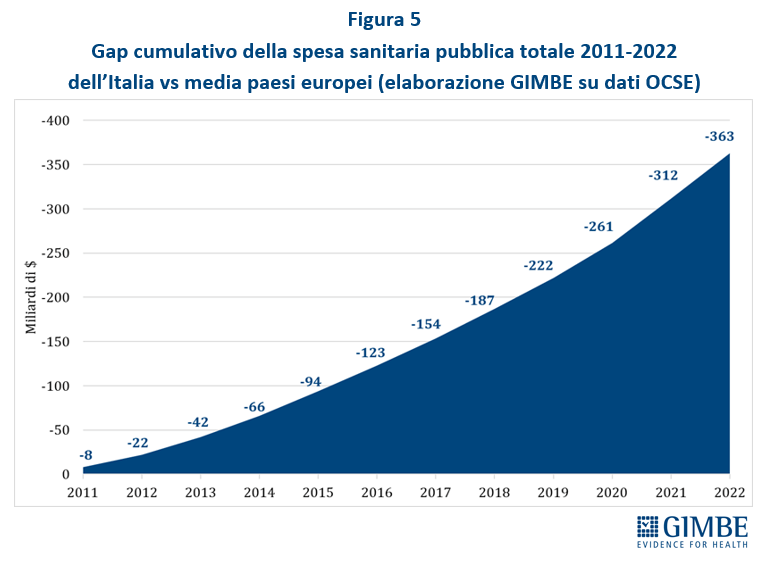
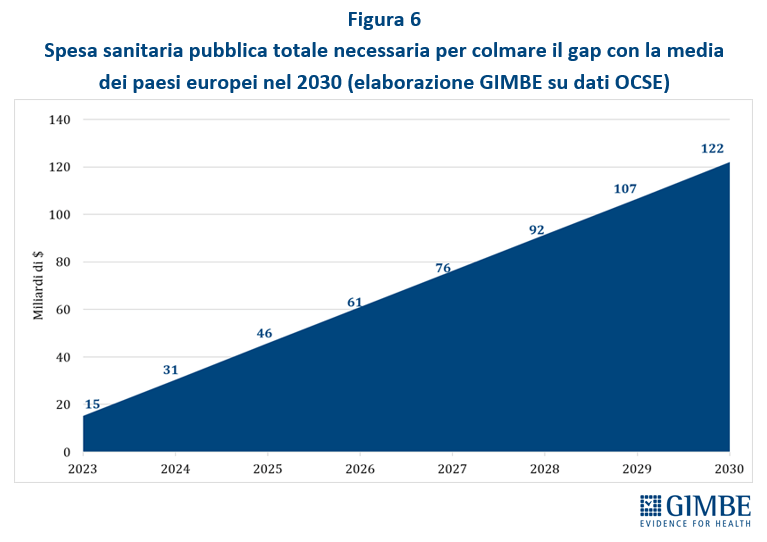
SPESA SANITARIA. La spesa sanitaria totale (sistema ISTAT-SHA) per il 2022 è pari a € 171.867 milioni di cui € 130.364 milioni di spesa pubblica (75,9%), € 36.835 milioni di spesa out-of-pocket (21,4%), ovvero a carico delle famiglie e € 4.668 milioni di spesa intermediata da fondi sanitari e assicurazioni (2,7%) (Figura 3). La spesa sanitaria pubblica del nostro Paese nel 2022 si attesta al 6,8% del PIL, sotto di 0,3 punti percentuali sia rispetto alla media OCSE (7,1%) che alla media europea (7,1%). Il gap con la media dei paesi europei dell’area OCSE è di $ 873 pro-capite ($ 873, pari a € 829) (Figura 4) che, tenendo conto di una popolazione residente ISTAT al 1° gennaio 2023 di oltre 58,8 milioni di abitanti, per l’anno 2022 corrisponde ad un gap di quasi $ 51,4 miliardi, pari a € 48,8 miliardi. Il progressivo aumento del gap della spesa sanitaria con la media dei paesi europei è perfettamente in linea con l’entità del definanziamento pubblico relativo al decennio 2010-2019, ma poi si è sorprendentemente ampliato nel triennio 2020-2022 durante l’emergenza pandemica. Complessivamente, rispetto alla media dei paesi europei, nel periodo 2010-2022 la spesa sanitaria pubblica italiana è stata inferiore di $ 363 miliardi (pari a € 345 miliardi) (Figura 5). E, per colmare il divario pro-capite con la media dei paesi europei attestato nel 2022 ($ 873, pari a € 829), al 2030 si stima un incremento totale di $ 122 miliardi (pari a € 115,9 miliardi), ovvero a partire dal 2023 un finanziamento costante di $ 15,25 miliardi, pari a € 14,49 miliardi per anno (Figura 6). «Se queste cifre da un lato sono palesemente irraggiungibili per la nostra finanza pubblica – ha commentato Cartabellotta – dall’altro forniscono la dimensione di quanto tutti i Governi abbiano utilizzato la spesa sanitaria come un bancomat, dirottando le risorse su altre priorità mirate a soddisfare il proprio elettorato. Considerando sempre la spesa sanitaria come un costo e mai come un investimento e ignorando che la salute e il benessere della popolazione condizionano la crescita del PIL».
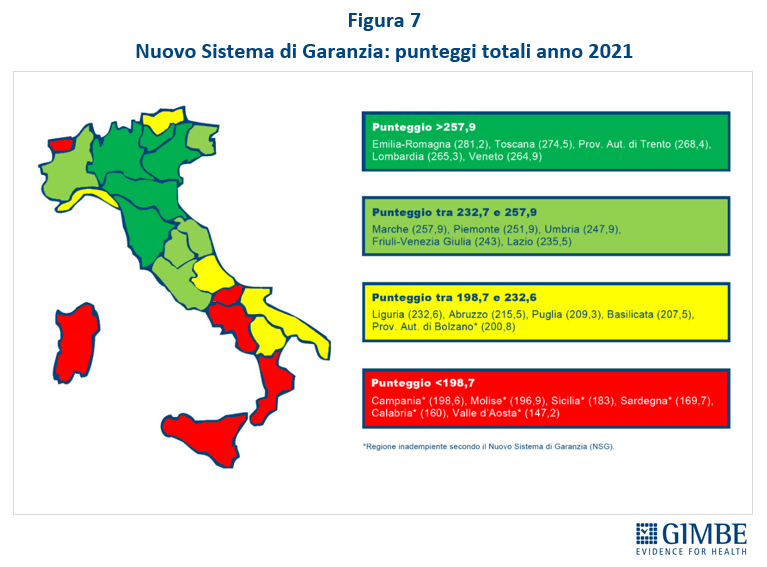
LIVELLI ESSENZIALI DI ASSISTENZA. L’obiettivo dichiarato di “continuo aggiornamento dei LEA, con proposta di esclusione di prestazioni, servizi o attività divenuti obsoleti e di inclusione di prestazioni innovative ed efficaci, al fine di mantenere allineati i LEA all’evoluzione delle conoscenze scientifiche” non è mai stato raggiunto. Il ritardo di oltre 6 anni e mezzo nell’approvazione del Decreto Tariffe ha reso impossibile sia ratificare i 29 aggiornamenti proposti dalla Commissione LEA, sia l’esigibilità delle prestazioni di specialistica ambulatoriale e di protesica inserite nei “nuovi LEA”. Queste ultime, ha spiegato il Presidente «nonostante la pubblicazione del DM Tariffe il 4 agosto 2023, rimarranno ancora in stand-by sino al 1° gennaio 2024 per la specialistica ambulatoriale e al 1° aprile 2024 per l’assistenza protesica». La sezione sul monitoraggio dei LEA analizza in dettaglio l’adempimento al mantenimento dei LEA, effettuata con la “griglia LEA” per il periodo 2010-2019 e tramite il Nuovo Sistema di Garanzia per gli anni 2020-2021. Tutte le analisi confermano una vera e propria “frattura strutturale” tra Nord e Sud: negli adempimenti cumulativi 2010-2019 nessuna Regione meridionale si posiziona tra le prime 10. Nel 2020 l’unica Regione del sud tra le 11 adempienti è la Puglia; nel 2021 delle 14 adempienti solo 3 sono del Sud: Abruzzo, Puglia e Basilicata (Figura 7). Sia nel 2020 che nel 2021 le Regioni meridionali sono ultime tra quelle adempienti. Il focus sulla mobilità sanitaria documenta che i flussi economici scorrono prevalentemente da Sud a Nord: in particolare nel 2020, Emilia-Romagna, Lombardia e Veneto “cubano” complessivamente il 94,1% del saldo di mobilità attiva.
REGIONALISMO DIFFERENZIATO. La “frattura strutturale” tra Nord e Sud compromette l’equità di accesso ai servizi sanitari e gli esiti di salute e alimenta un imponente flusso di mobilità sanitaria dalle Regioni meridionali a quelle settentrionali. Di conseguenza, l’attuazione di maggiori autonomie in sanità, richieste proprio dalle Regioni con le migliori performance sanitarie e maggior capacità di attrazione, non potrà che amplificare le diseguaglianze registrate già con la semplice competenza concorrente in tema di tutela della salute. «Ecco perché – ha ribadito Cartabellotta – in audizione presso la 1a Commissione Affari Costituzionali del Senato della Repubblica abbiamo proposto di espungere la tutela della salute dalle materie su cui le Regioni possono richiedere maggiori autonomie, perché l’autonomia differenziata in sanità legittimerebbe normativamente il divario tra Nord e Sud, violando il principio costituzionale di uguaglianza dei cittadini nel diritto alla tutela della salute».
PERSONALE DIPENDENTE. «Le fonti disponibili – spiega Cartabellotta – non permettono di analizzare in maniera univoca, sistematica e aggiornata la reale “forza lavoro” del SSN impegnata nell’erogazione dei LEA. Inoltre, i dati relativi al 2021 verosimilmente sottostimano la carenza di personale, in conseguenza di licenziamenti volontari e pensionamenti anticipati negli anni 2022-2023. Ancora, le differenze regionali sono molto rilevanti, in particolare per il personale infermieristico, maggiormente sacrificato nelle Regioni in Piano di rientro. Infine, i benchmark internazionali relativi a medici e infermieri collocano il nostro Paese poco sopra la media OCSE per i medici e molto al di sotto per il personale infermieristico, restituendo di conseguenza un rapporto infermieri/medici tra i più bassi d’Europa».
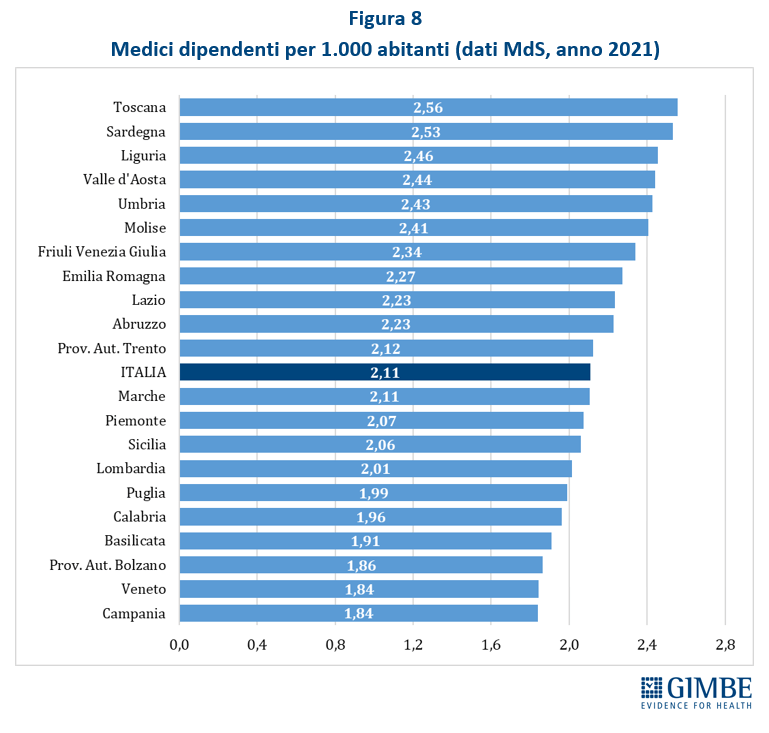
- Medici. Nel 2021 sono 124.506 i medici che lavorano nelle strutture sanitarie: 102.491 dipendenti del SSN e 22.015 dipendenti delle strutture equiparate al SSN. La media nazionale è di 2,11 medici per 1.000 abitanti, con un range che varia dagli 1,84 di Campania e Veneto a 2,56 della Toscana con un gap del 39,1% (Figura 8). L’Italia si colloca sopra la media OCSE (4,1 vs 3,7 medici per 1.000 abitanti), ma con un gap un rilevante tra i medici attivi e quelli in quota al SSN.
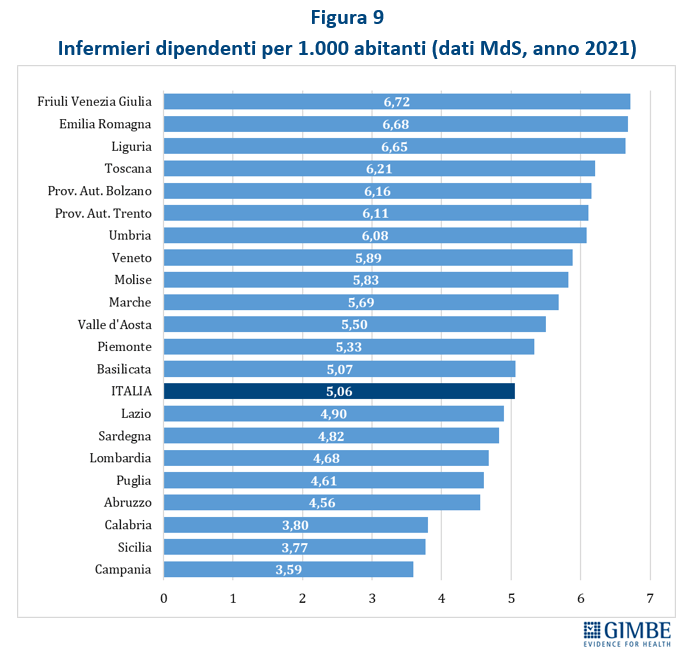
- Infermieri. Nel 2021 sono 298.597 gli infermieri che lavorano nelle strutture sanitarie: 264.768 dipendenti del SSN e 33.829 dipendenti delle strutture equiparate al SSN. La media nazionale è di 5,06 per 1.000 abitanti, con un range che varia dai 3,59 della Campania ai 6,72 del Friuli Venezia Giulia con un gap dell’87,2% (Figura 9). L’Italia si colloca ben al di sotto della media OCSE (6,2 vs 9,9 per 1.000 abitanti).
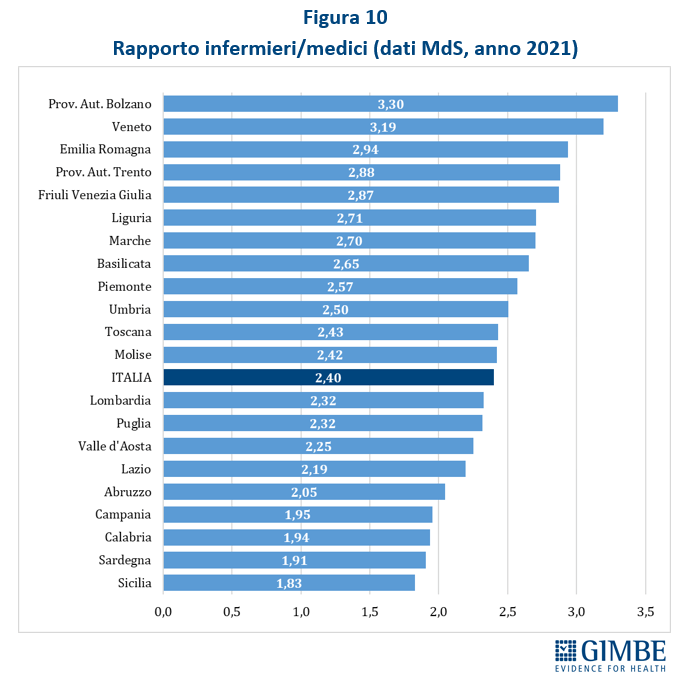
- Rapporto infermieri/medici. Nel 2021 il rapporto nazionale infermieri/medici tra il personale dipendente è di 2,4, con un range che varia dagli 1,83 della Sicilia ai 3,3 della Provincia autonoma di Bolzano, con un gap dell’80,3%. (Figura 10). Fatta eccezione per il Molise, le Regioni in Piano di rientro si trovano tutte sotto la media nazionale, dimostrando che le restrizioni di personale hanno colpito più il personale infermieristico che quello medico. L’Italia si colloca molto al di sotto della media OCSE (1,5 vs 2,7) per rapporto infermieri/medici, in Europa davanti solo a Spagna (1,4) e Lettonia (1,2).
PNRR MISSIONE SALUTE
- Criticità di implementazione. Sono in larga parte relative alla riorganizzazione prevista dal DM 77/2022: dalle differenze regionali (modelli organizzativi dell’assistenza territoriale, dotazione iniziale di case di comunità e ospedali di comunità, percentuale di over 65 in assistenza domiciliare nel 2019, attuazione del fascicolo sanitario elettronico) al fabbisogno di personale per il potenziamento dell’assistenza territoriale; dalle modalità di coinvolgimento di medici e pediatri di famiglia alla carenza di personale infermieristico; dagli ostacoli all’attuazione della telemedicina al carico amministrativo di Regioni e Aziende sanitarie.
- Stato di attuazione. I target europei sono stati tutti raggiunti entro le scadenze fissate. Dei target italiani, che rappresentano scadenze intermedie, relativi al 2023 sono state differite le scadenze per 1 milestone e 7 target. Rispetto allo stato di avanzamento sulle strutture da realizzare, secondo il monitoraggio Agenas al 30 giugno 2023 sono funzionalmente attive 187/1.430 Case di Comunità, 77/611 Centrali Operative Territoriali e 76/434 Ospedali di Comunità. «Complessivamente – ha commentato il Presidente – il monitoraggio conferma il netto ritardo delle Regioni del Sud».
- Proposte di rimodulazione. Vengono sintetizzate e valutate le proposte di rimodulazione del PNRR presentate il 27 luglio 2023 alla Commissione Europea (attualmente non ancora ratificate) in ragione dell’aumento dei costi dell’investimento e/o dei tempi di attuazione oltre che dei ritardi nelle forniture e delle difficoltà legate all’approvvigionamento di materie prime. Complessivamente si propone di espungere 414 Case di Comunità, 76 Centrali Operative Territoriali, 96 ospedali di Comunità e 22 interventi di anti-sismica. Vengono anche richiesti tre differimenti temporali delle scadenze: 6 mesi per le Centrali Operative Territoriali, 12 mesi per il target delle persone assistite in ADI con strumenti di telemedicina e per l’ammodernamento parco tecnologico e digitale ospedaliero. «Le analisi effettuate sulle proposte di rimodulazione – ha commentato Cartabellotta – rilevano alcune criticità: in particolare sembra poco realistica la possibilità di finanziare le strutture espunte con i fondi per la ristrutturazione edilizia e ammodernamento tecnologico (ex. art. 20) non spesi dalle Regioni».
«Se è certo che la Missione Salute del PNRR rappresenta una grande opportunità per potenziare il SSN – ha sottolineato Cartabellotta – la sua attuazione deve essere sostenuta da azioni politiche. Innanzitutto, per attuare il DM 77 bisogna mettere in campo coraggiose riforme di sistema, finalizzate in particolare a ridisegnare ruolo e responsabilità dei medici di famiglia e facilitare l’integrazione con l’infermiere di famiglia; in secondo luogo, servono investimenti certi e vincolati per il personale sanitario dal 2027, oltre che un’adeguata rivalutazione del fabbisogno di personale infermieristico; infine, occorre una rigorosa governance delle Regioni per colmare i gap esistenti. Ma soprattutto la politica, oltre a credere nell’impianto della Missione Salute, deve inserirlo in un quadro di rafforzamento complessivo del SSN: altrimenti indebiteremo le generazioni future per finanziare solo un costoso “lifting” del SSN».
La Fondazione GIMBE ha da sempre ribadito che, se da un lato non esiste un piano occulto di smantellamento e privatizzazione del SSN, dall’altro manca un esplicito programma politico per il suo potenziamento. Al fine di orientare le decisioni politiche, il Rapporto contiene il Piano di rilancio del Servizio Sanitario Nazionale, «finalizzato – spiega Cartabellotta – all’attuazione di riforme e innovazioni di rottura per il rilancio definitivo di un pilastro fondante della nostra democrazia».
- LA SALUTE IN TUTTE LE POLITICHE. Mettere la salute al centro di tutte le decisioni politiche non solo sanitarie, ma anche ambientali, industriali, sociali, economiche e fiscali (health in all).
- APPROCCIO ONE HEALTH. Attuare un approccio integrato alla gestione della salute, perché la salute dell’uomo, degli animali, delle piante e dell’ambiente, ecosistemi inclusi, sono strettamente interdipendenti.
- GOVERNANCE STATO-REGIONI. Rafforzare le capacità di indirizzo e verifica dello Stato sulle Regioni, nel rispetto delle loro autonomie, per ridurre diseguaglianze, iniquità e sprechi.
- FINANZIAMENTO PUBBLICO. Rilanciare il finanziamento pubblico per la sanità in maniera consistente e stabile, al fine di allinearlo alla media dei paesi europei.
- LIVELLI ESSENZIALI DI ASSISTENZA. Garantire l’uniforme esigibilità dei LEA in tutto il territorio nazionale, il loro aggiornamento continuo e rigoroso monitoraggio, al fine di ridurre le diseguaglianze e rendere rapidamente accessibili le innovazioni.
- PROGRAMMAZIONE, ORGANIZZAZIONE E INTEGRAZIONE DEI SERVIZI SANITARI E SOCIO-SANITARI. Programmare l’offerta di servizi sanitari in relazione ai bisogni di salute della popolazione e renderla disponibile tramite reti integrate che condividono percorsi assistenziali, tecnologie e risorse umane, al fine di superare la dicotomia ospedale-territorio e quella tra assistenza sanitaria e sociale.
- PERSONALE SANITARIO. Rilanciare le politiche sul capitale umano in sanità: investire sul personale sanitario, programmare adeguatamente il fabbisogno di medici, specialisti e altri professionisti sanitari, riformare i processi di formazione e valutazione delle competenze, al fine di valorizzare e motivare la colonna portante del SSN.
- SPRECHI E INEFFICIENZE. Ridurre gli sprechi e le inefficienze che si annidano a livello politico, organizzativo e professionale, al fine di reinvestire le risorse recuperate in servizi essenziali e vere innovazioni, aumentando il value della spesa sanitaria.
- RAPPORTO PUBBLICO-PRIVATO. Disciplinare l’integrazione pubblico-privato secondo i reali bisogni di salute della popolazione e regolamentare la libera professione per evitare diseguaglianze e iniquità di accesso.
- SANITÀ INTEGRATIVA. Avviare un riordino legislativo della sanità integrativa al fine di arginare fenomeni di privatizzazione, aumento delle diseguaglianze, derive consumistiche ed erosione di risorse pubbliche.
- TICKET E DETRAZIONI FISCALI. Rimodulare ticket e detrazioni fiscali per le spese sanitarie, secondo princìpi di equità sociale e prove di efficacia di farmaci e prestazioni, al fine di evitare sprechi di denaro pubblico e ridurre il consumismo sanitario.
- TRANSIZIONE DIGITALE. Diffondere la cultura digitale e promuovere le competenze tecniche tra professionisti sanitari e cittadini, al fine di massimizzare le potenzialità delle tecnologie digitali e di migliorare accessibilità ed efficienza in sanità e minimizzare le diseguaglianze.
- INFORMAZIONE AI CITTADINI. Potenziare l’informazione istituzionale basata sulle migliori evidenze scientifiche, al fine di promuovere sani stili di vita, ridurre il consumismo sanitario, aumentare l’alfabetizzazione sanitaria della popolazione, contrastare le fake news e favorire decisioni informate sulla salute.
- RICERCA SANITARIA. Destinare alla ricerca clinica indipendente e alla ricerca sui servizi sanitari un importo pari ad almeno il 2% del fabbisogno sanitario nazionale standard, al fine di produrre evidenze scientifiche per informare scelte e investimenti del SSN.
La versione integrale del 6° Rapporto GIMBE è disponibile a: www.salviamo-ssn.it/6-rapporto
Download comunicato
3 ottobre 2023
NaDEF 2023: sanità pubblica verso il baratro. Crolla il rapporto spesa sanitaria/PIL: dal 6,6% nel 2023, al 6,2% nel 2024, al 6,1% nel 2026. Nel triennio 2024-2026 la spesa sanitaria aumenta solo dell’1,1%
Nella Nota di aggiornamento del Documento di Economia e Finanza (NaDEF) 2023, deliberata il 27 settembre 2023 e resa pubblica il 30 settembre, relativamente alla sanità, si legge che “La Legge di Bilancio 2024 prevederà, per il triennio 2024-2026, stanziamenti da destinare al personale del sistema sanitario”. Inoltre, il Governo dichiara collegati alla decisione di bilancio due disegni di legge: il primo in materia di riorganizzazione e potenziamento dell’assistenza territoriale nel SSN e dell’assistenza ospedaliera; il secondo in materia di riordino delle professioni sanitarie e degli enti vigilati dal Ministero della Salute.
«Alla vigilia della discussione della Legge di Bilancio 2024 – afferma Nino Cartabellotta, Presidente della Fondazione GIMBE – la Fondazione GIMBE ha effettuato un’analisi indipendente della NaDEF 2023 relativamente alla spesa sanitaria, sia per verificare la coerenza tra dichiarazioni programmatiche e stime tendenziali, sia per informare confronto politico e dibattito pubblico in vista della discussione sulla Manovra».
Analisi NaDEF 2023. In dettaglio, analizzando i vari periodi (tabella 1):
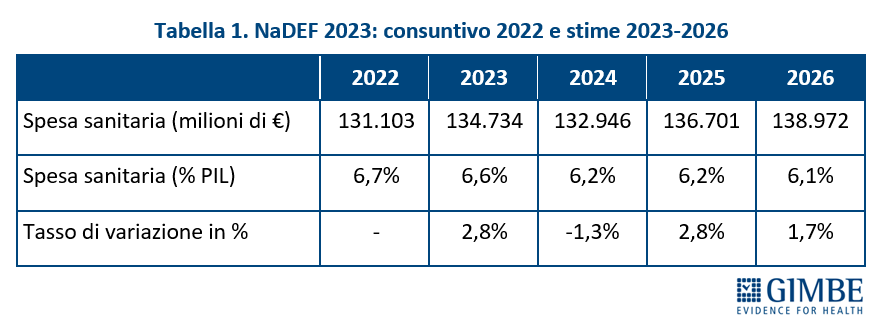
- Previsionale 2023. Rispetto al 2022, la spesa sanitaria aumenta del 2,8%, in termini assoluti di € 3.631 milioni, ma si riduce dal 6,7% al 6,6% in termini di percentuale di PIL.
- Previsionale 2024-2026. A fronte di una crescita media annua del PIL nominale del 3,5%, la NaDEF 2023 stima la crescita media della spesa sanitaria all’1,1%. Il rapporto spesa sanitaria/PIL precipita dal 6,6% del 2023 al 6,2% nel 2024 e nel 2025, e poi ancora al 6,1% nel 2026. Rispetto al 2023, in termini assoluti la spesa sanitaria nel 2024 scende a € 132.946 milioni (-1,3%), per poi risalire nel 2025 a € 136.701 milioni (+2,8%) e a € 138.972 milioni (+1,7%) nel 2026. «È del tutto evidente – commenta Cartabellotta – che l’irrisorio aumento della spesa sanitaria di € 4.238 milioni (+1,1%) nel triennio 2024-2026 non basterà a coprire nemmeno l’aumento dei prezzi, sia per l’erosione dovuta all’inflazione, sia perché l’indice dei prezzi del settore sanitario è superiore all’indice generale di quelli al consumo». In altri termini, le stime previsionali della NaDEF 2023 sulla spesa sanitaria 2024-2026 non lasciano affatto intravedere investimenti da destinare al personale sanitario, ma certificano piuttosto evidenti segnali di definanziamento. In particolare il 2024, lungi dall’essere l’anno del rilancio, segna un preoccupante -1,3%.
Confronto NaDEF 2023 vs DEF 2023. Relativamente al periodo 2023-2026, rispetto alle stime del DEF 2023, in quelle della NaDEF 2023, la spesa sanitaria in termini assoluti aumenta di soli € 1.140 milioni (+0,4%) e in termini di percentuale del PIL si riduce dello 0,3% (tabella 2). In dettaglio:
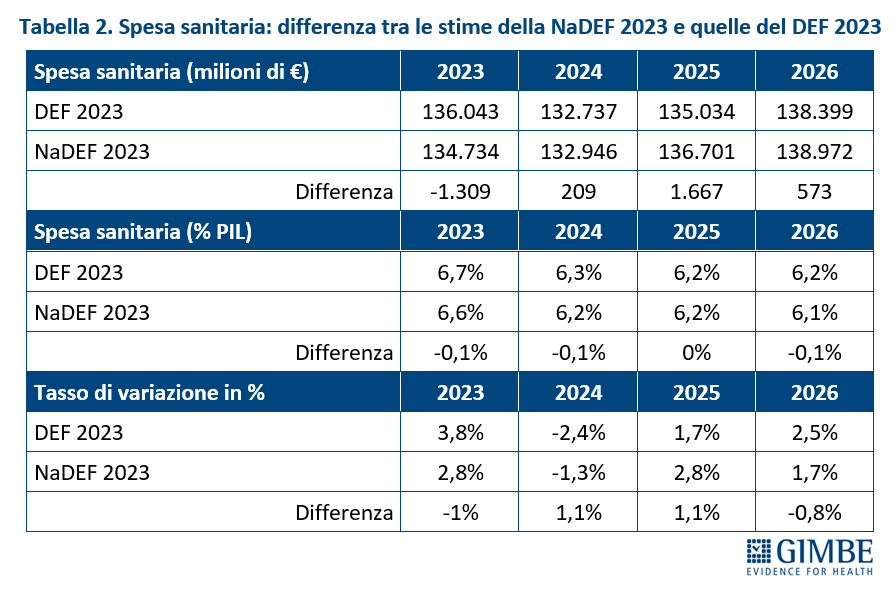
- Nel 2023 la spesa sanitaria si riduce di:
- 0,1% in termini di percentuale del PIL
- € 1.309 milioni (€ 134.734 milioni vs € 136.043) in termini assoluti
- 1% in termini di variazione percentuale
- Nel triennio 2024-2026 la spesa sanitaria:
- si riduce complessivamente dello 0,2% in termini di percentuale di PIL
- aumenta di € 2.449 milioni (in media € 816 milioni/anno) in termini assoluti
- aumenta di 1,4 punti percentuali (in media di 0,47 per anno) in termini di variazione percentuale
Complessivamente le stime della NaDEF 2023 confermano che la sanità rimane la “cenerentola” dell’agenda politica per varie ragioni. Innanzitutto, il rapporto spesa sanitaria/PIL del 6,7% del 2022 scende al 6,6% nel 2023 e continuerà a calare negli anni successivi, sino a raggiungere il 6,1% nel 2026, un valore inferiore a quello pre-pandemico del 2019 (6,4%); in secondo luogo, nel triennio 2024-2026 la NaDEF stima una crescita media annua del PIL nominale del 3,5%, a fronte dell’1,1% di quella della spesa sanitaria, ovvero un investimento che impegna meno di 1/3 della crescita attesa del PIL; infine, nonostante le dichiarazioni programmatiche sugli stanziamenti 2024-2026 da destinare al personale del SSN, la NaDEF 2023 non fa alcun cenno alla graduale abolizione del tetto di spesa per il personale sanitario, priorità assoluta per rilanciare le politiche del capitale umano. «I numeri della NaDEF 2023 – chiosa Cartabellotta – certificano che, in linea con i Governi degli ultimi 15 anni, la sanità pubblica non rappresenta affatto una priorità politica neppure per l’attuale Esecutivo».
«Se a parole la NaDEF 2023 afferma l’intenzione di stanziare risorse per il rilancio del personale sanitario nel prossimo triennio – conclude Cartabellotta – i numeri non lasciano intravedere affatto i fondi necessari, ma viceversa documentano segnali di definanziamento della sanità pubblica ancor più evidenti di quelli del DEF 2023, le cui stime previsionali sulla spesa sanitaria sono state riviste al ribasso. Oggi la grave crisi di sostenibilità del SSN non garantisce più alla popolazione equità di accesso alle prestazioni sanitarie con pesanti conseguenze sulla salute delle persone e sull’aumento della spesa privata. A fronte di questo scenario, le stime NaDEF 2023 spingono la sanità pubblica sull’orlo del baratro, confermando che il rilancio del SSN non rappresenta una priorità politica nell’allocazione delle, pur limitate, risorse. Scivolando, lentamente ma inesorabilmente, da un Servizio Sanitario Nazionale basato sulla tutela di un diritto costituzionale, a 21 sistemi sanitari regionali basati sulle regole del libero mercato. E, ignorando, rispetto ad altri paesi, che lo stato di salute e benessere della popolazione condiziona la crescita del PIL: perché chi è malato non produce, non consuma e, spesso, limita anche l’attività lavorativa dei propri familiari».
Download comunicato
19 settembre 2023
Coronavirus: l’infezione corre di nuovo e colpisce fragili e over 80. In 4 settimane salgono i contagi (da 5.889 a 30.777) e i ricoveri in area medica sono più che triplicati (da 697 a 2.378). Necessario avviare subito la campagna vaccinale per prevenire il sovraccarico delle strutture sanitarie. Il vero rischio è la tenuta della sanità pubblica, oggi profondamente indebolita
Dopo circa due mesi di sostanziale stabilità del numero dei nuovi casi settimanali – che tra metà giugno e metà agosto hanno oscillato tra 3.446 (6-12 luglio) e 6.188 (3-9 agosto) – da 4 settimane consecutive si rileva una progressiva ripresa della circolazione virale. Infatti, dalla settimana 10-16 agosto a quella 7-13 settembre il numero dei nuovi casi settimanali è aumentato da 5.889 a 30.777, il tasso di positività dei tamponi dal 6,4% al 14,9% (figura 1), la media mobile a 7 giorni da 841 casi/die è salita a 4.397 casi/die (figura 2), l’incidenza da 6 casi per 100 mila abitanti (settimana 6-12 luglio) ha raggiunto 52 casi per 100 mila abitanti. «Numeri sì bassi – commenta Nino Cartabellotta, Presidente della Fondazione GIMBE – ma anche ampiamente sottostimati rispetto al reale impatto della circolazione virale perché il sistema di monitoraggio, in particolare dopo l’abrogazione dell’obbligo di isolamento per i soggetti positivi con il DL 105/2023, di fatto poggia in larga misura su base volontaria. Infatti, da un lato la prescrizione di tamponi nelle persone con sintomi respiratori è ormai residuale (undertesting), dall’altro con l’ampio uso dei test antigenici fai-da-te la positività viene comunicata solo occasionalmente ai servizi epidemiologici (underreporting)».
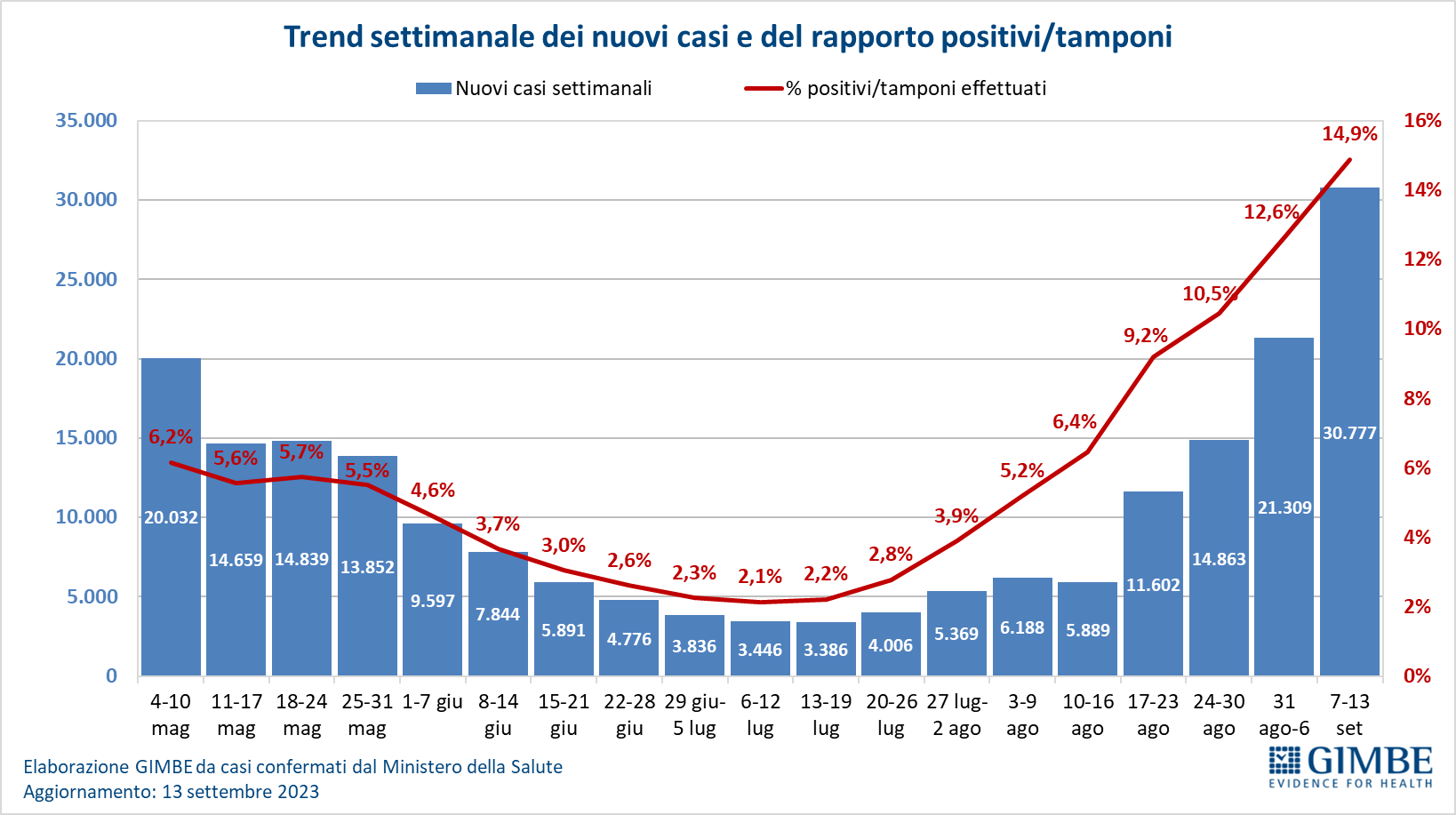
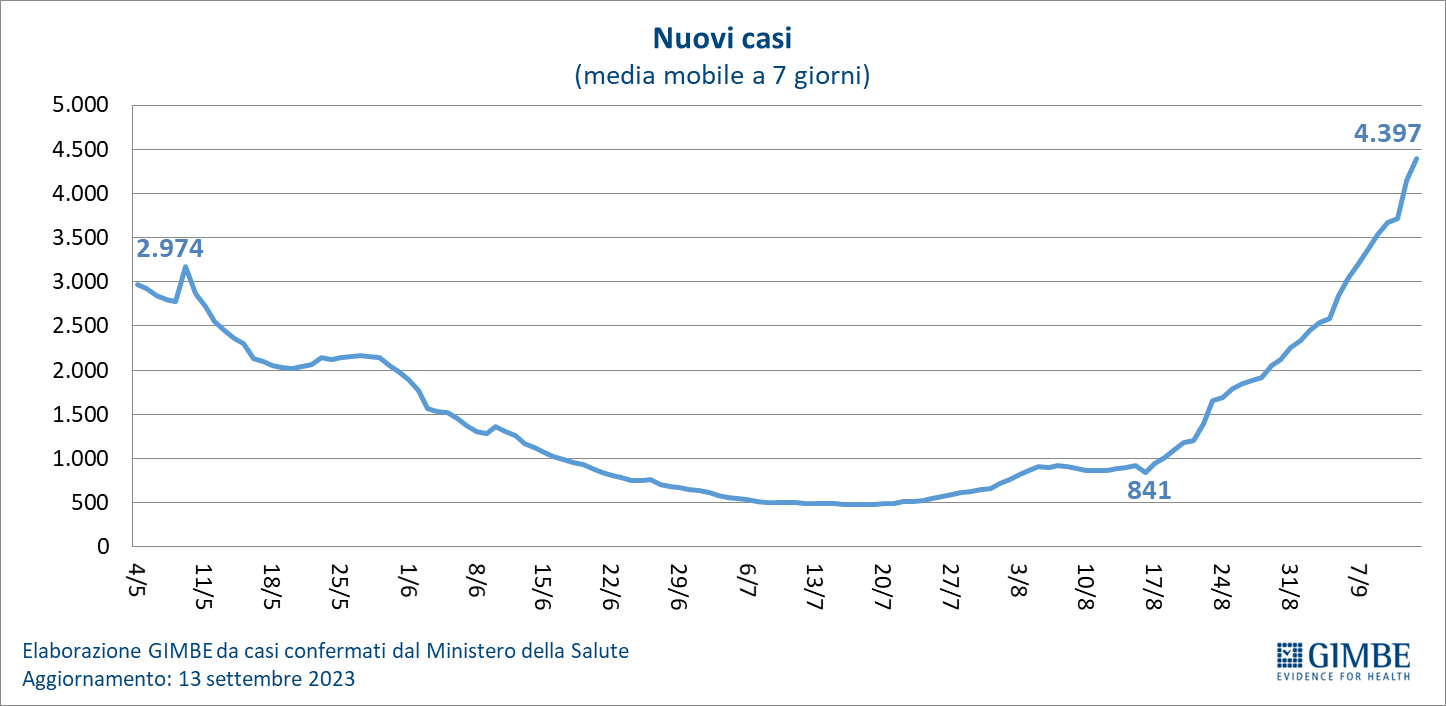
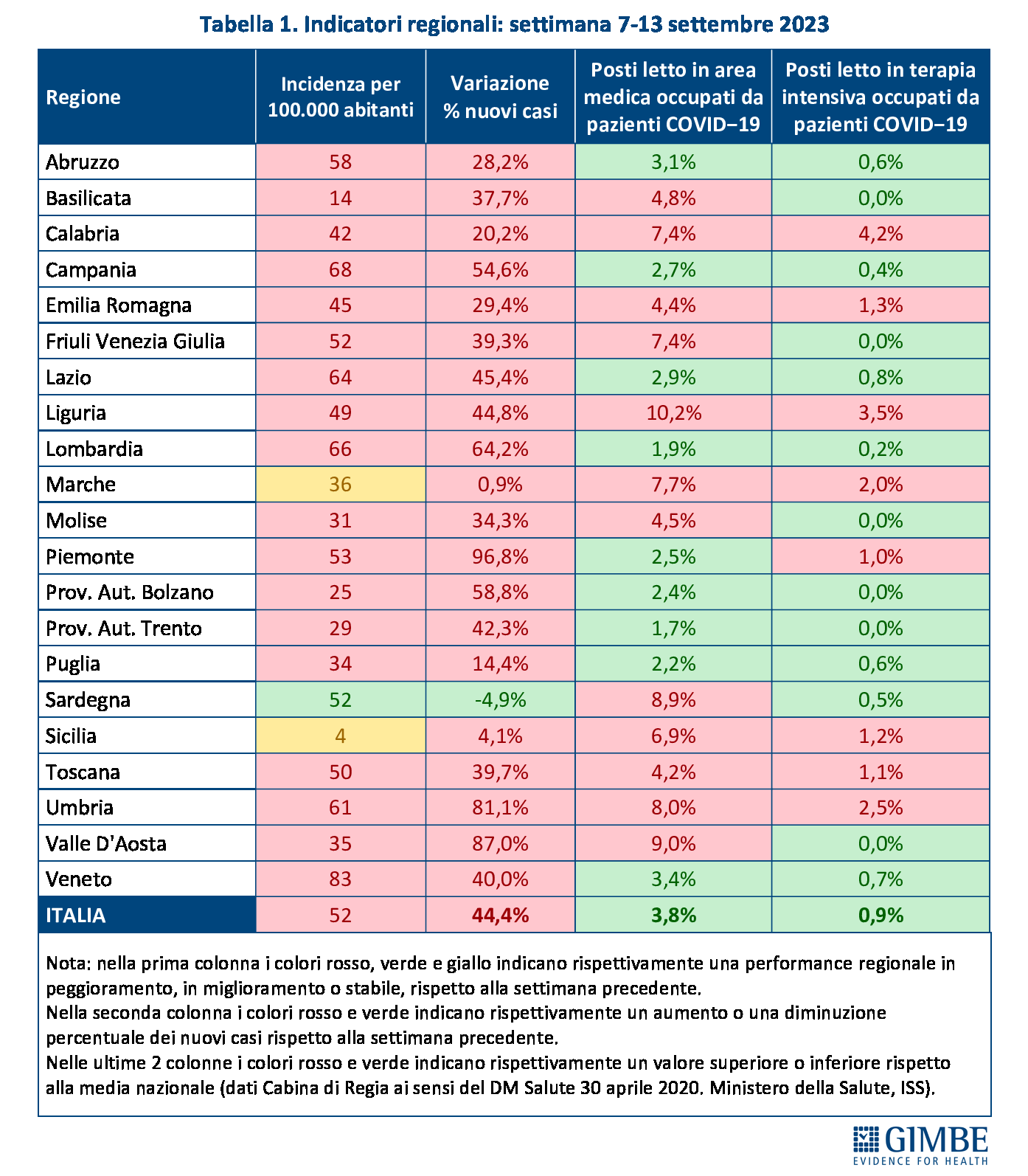
Analizzando più in dettaglio, nelle ultime 4 settimane la circolazione virale risulta aumentata in tutte le Regioni e Province autonome: nella settimana 7-13 settembre l’incidenza dei nuovi casi per 100 mila abitanti oscilla dai 14 Basilicata agli 83 del Veneto (tabella 1) (non considerando il dato anomalo della Sicilia, dove nelle ultime 3 settimane viene riportata una incidenza di 3-4 casi per 100 mila abitanti). Secondo l’ultimo Aggiornamento nazionale dei dati della Sorveglianza Integrata COVID-19 dell’Istituto Superiore di Sanità, rispetto alla distribuzione per fasce di età, fatta eccezione per la fascia 0-9 anni in cui si registrano 22 casi per 100 mila abitanti, l’incidenza aumenta progressivamente con le decadi: da 10 casi per 100 mila abitanti nella fascia 10-19 anni a 78 per 100 mila abitanti nella fascia 70-89 anni, fino a 83 per 100 mila abitanti negli over 90. «Una distribuzione – spiega il Presidente – che riflette la maggiore attitudine al testing con l’aumentare dell’età, confermando i fattori di sottostima della circolazione virale».
Varianti. Le varianti circolanti appartengono tutte alla “famiglia” Omicron. Nell’ultimo report dell’European Centre for Disease Prevention and Control (ECDC) del 7 settembre 2023 non vengono segnalate “varianti di preoccupazione”, ma solo “varianti di interesse”. In Italia, l’ultima indagine rapida dell’ISS, effettuata su campioni notificati dal 21 al 27 agosto 2023, riporta come prevalente (41,9%) la variante EG.5 (cd. Eris), in rapido aumento in Europa, Stati Uniti e Asia. «Le evidenze disponibili – spiega il Presidente – dimostrano che Eris ha una maggior capacità evasiva alla risposta immunitaria, da vaccinazione o infezione naturale, che ne favorisce la rapida diffusione. Sul maggior rischio di malattia grave di Eris ad oggi non ci sono studi». La prossima indagine rapida dell’ISS, secondo quanto indicato dalla circolare del 15 settembre 2023, sarà effettuata su campioni raccolti nella settimana 18-24 settembre.
Reinfezioni. Secondo l’Istituto Superiore di Sanità, la percentuale di infezioni riportate in soggetti con almeno un’infezione pregressa (reinfezioni) è lievemente aumentata nelle ultime settimane, per poi stabilizzarsi intorno al 39%.
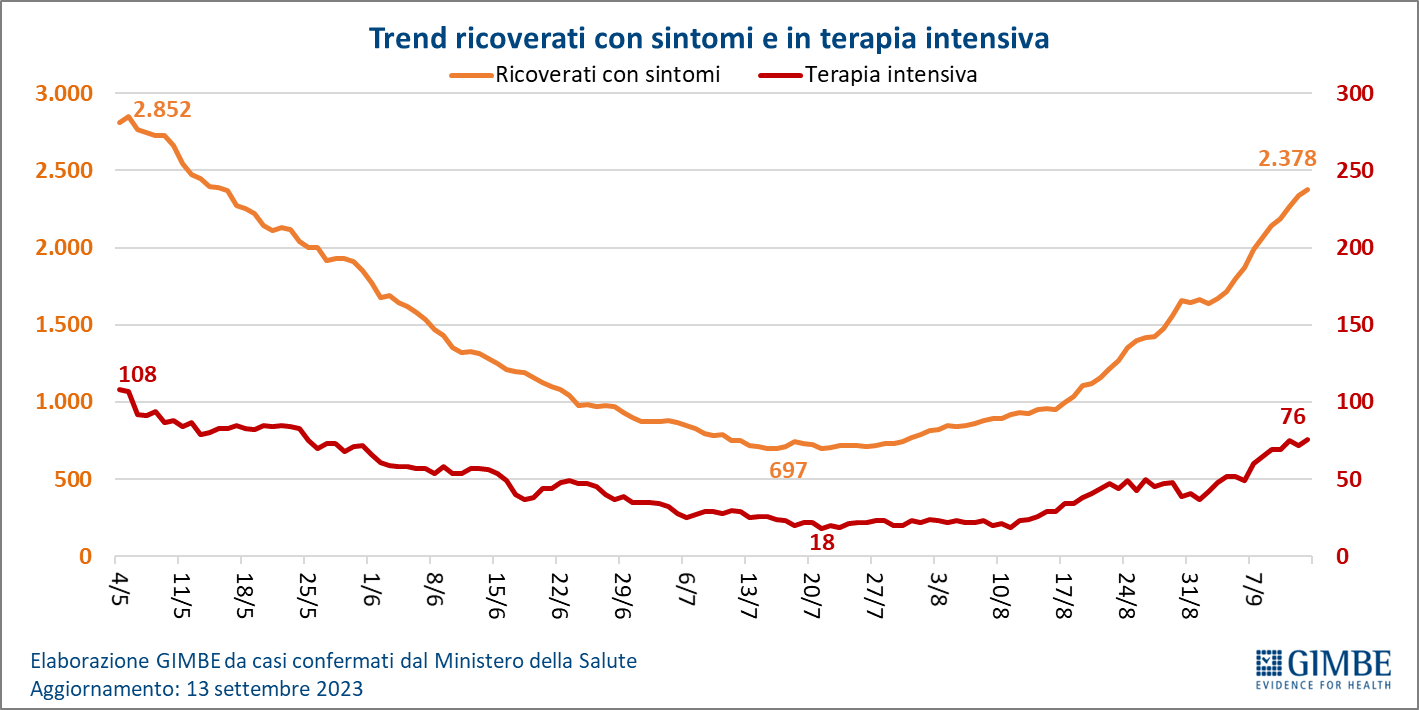
Ospedalizzazioni. In area medica, dopo aver raggiunto il minimo (697) il 16 luglio, i posti letto occupati in area medica sono più che triplicati (2.378), mentre in terapia intensiva dal minimo (18) del 21 luglio sono saliti a quota 76 (figura 3). Rispettivamente i tassi nazionali di occupazione sono del 3,8% e dello 0,9% (tabella 1). «Se in terapia intensiva – spiega il Presidente – i numeri sono veramente esigui dimostrando che oggi l’infezione da Sars-CoV-2 solo raramente determina quadri severi, l’incremento dei posti letto occupati in area medica conferma che nelle persone anziane, fragili e con patologie multiple può aggravare lo stato di salute richiedendo ospedalizzazione e/o peggiorando la prognosi delle malattie concomitanti». Infatti, il tasso di ospedalizzazione in area medica cresce con l’aumentare dell’età: in particolare, passa da 17 per milione di abitanti nella fascia 60-69 anni a 37 per milione di abitanti nella fascia 70-79 anni, a 97 per milione di abitanti nella fascia 80-89 anni e a 145 per milione di abitanti negli over 90.
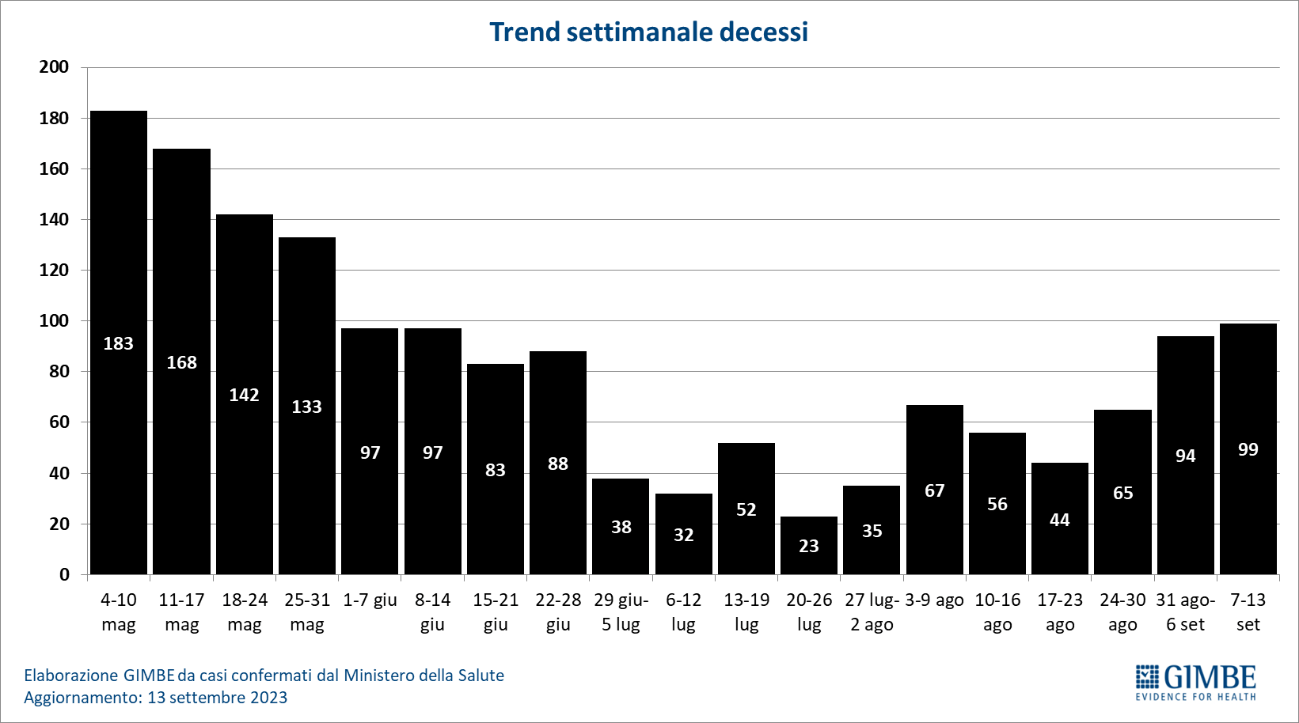
Decessi. Sono più che raddoppiati nelle ultime 4 settimane: da 44 nella settimana 17-23 agosto a 99 nella settimana 7-13 settembre (figura 4). Secondo i dati dell’Istituto Superiore di Sanità, i decessi risultano quasi esclusivamente a carico degli over 80, con 28 decessi per milione di abitanti su 31 decessi per milione di abitanti in tutte le fasce di età.
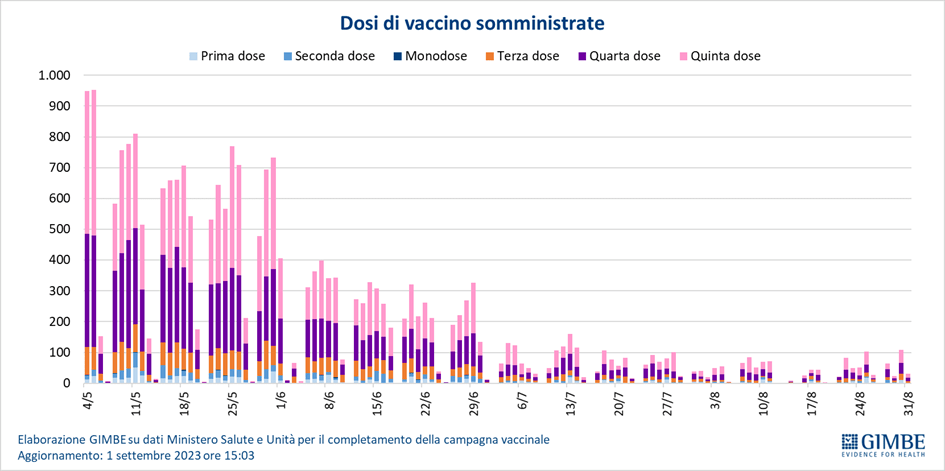
Campagna vaccinale. Il 1° settembre 2023 è stato interrotto l’aggiornamento della dashboard sulla campagna vaccinale. Di conseguenza, non è possibile riportare aggiornamenti periodici, ma solo rilevare che di fatto la somministrazione dei vaccini è sostanzialmente residuale, sia come ciclo primario sia come richiami (figura 5).
Le indicazioni preliminari per la campagna di vaccinazione anti-COVID-19 2023-2024 sono contenute nella Circolare del Ministero della Salute del 14 agosto. «In dettaglio – spiega Cartabellotta – viene raccomandato un richiamo annuale con la formulazione aggiornata monovalente XBB 1.5, già approvata da EMA. La somministrazione dovrà essere effettuata a distanza di almeno 3 mesi dall’ultimo richiamo (indipendentemente dal numero di richiami effettuati) o dall’ultima infezione diagnosticata». L’obiettivo è quello di prevenire la mortalità, le ospedalizzazioni e le forme gravi di COVID-19 nelle persone anziane e con elevata fragilità, oltre a proteggere le donne in gravidanza e gli operatori sanitari. In dettaglio, le categorie a cui è raccomandato il richiamo sono:
- Persone di età pari o superiore a 60 anni
- Ospiti delle strutture per lungodegenti
- Donne gravide e nel periodo post-partum, incluse le donne che allattano
- Operatori sanitari e sociosanitari addetti all’assistenza negli ospedali, nel territorio e nelle strutture di lungodegenza; studenti di medicina, delle professioni sanitarie che effettuano tirocini in strutture assistenziali e tutto il personale sanitario e sociosanitario in formazione
- Persone dai 6 mesi ai 59 anni di età, con elevata fragilità, in quanto affette da patologie o con condizioni che aumentano il rischio di COVID-19 grave identificate dalla circolare
La vaccinazione viene inoltre consigliata a familiari e conviventi di persone con gravi fragilità.
Se la Circolare del 14 agosto prevedeva di iniziare la campagna vaccinale anti-COVID-19 in concomitanza con quella antinfluenzale, ieri il Ministro Schillaci ha invitato le Regioni a iniziare per le categorie più a rischio la campagna vaccinale a fine settembre.
«Pur condividendo la linea di raccomandare il richiamo alle persone a rischio, alle donne in gravidanza e agli operatori sanitari – commenta il Presidente – vanno rilevate tre criticità da tenere in considerazione per l’eventuale aggiornamento delle raccomandazioni. Innanzitutto, la circolare non menziona la possibilità di effettuare il richiamo su base volontaria per le categorie non a rischio; in secondo luogo le raccomandazioni non hanno tra gli obiettivi la prevenzione del long-COVID, il cui impatto sanitario e sociale inizia ad essere ben evidente nei paesi che, a differenza del nostro, lo stanno valutando in maniera sistematica; infine, le tempistiche programmate dalla circolare – per l’attesa del vaccino aggiornato e l’allineamento con la campagna anti-influenzale – sono troppo lunghe. Infatti, la progressiva ripresa della circolazione virale a partire da fine agosto e la certezza che quasi tutti gli over 80 e i fragili non hanno effettuato alcun richiamo negli ultimi tre mesi, stanno già avendo un impatto sulla loro salute». Infatti, dal 2 giugno al 31 agosto (ultimo dato disponibile) agli over 80 sono state somministrate 827 quarte dosi e 2.156 quinte dosi: è evidente l’urgenza di avviare quanto prima la campagna vaccinale per questa fascia di età e più in generale per i fragili.
«I dati – conclude Cartabellotta – confermano nel nostro Paese una progressiva ripresa della circolazione virale, peraltro largamente sottostimata, dovuta a fattori concomitanti: emergenza di una variante immunoevasiva, progressiva riduzione dell’immunità da vaccino o da infezione naturale e sostanziale assenza di misure di protezione individuale. D’altra parte i dati su ospedalizzazioni in area medica e i decessi confermano che la malattia grave colpisce prevalentemente fasce di età avanzate della popolazione, oltre che soggetti fragili, ai quali è già indirizzata prioritariamente la campagna vaccinale 2023-2024. Alla luce del quadro epidemiologico, della percentuale di reinfezioni, dell’efficacia dei vaccini sulla malattia grave e delle rilevanti criticità che condizionano l’erogazione dei servizi sanitari, in particolare per la grave carenza di personale, la Fondazione GIMBE ritiene fondamentale prevenire ogni forma di sovraccarico da COVID nelle strutture sanitarie territoriali e ospedaliere. In tal senso, invita le Istituzioni a mettere in atto tutte le azioni necessarie per proteggere anziani e fragili, incluso fornire raccomandazioni per gli operatori sanitari positivi asintomatici, oltre a rimettere in campo – se necessario – le misure di contrasto alla diffusione del virus. Alla popolazione rivolge l’invito a mantenere comportamenti responsabili: perché nel prossimo autunno-inverno il vero rischio reale del COVID-19 è quello di compromettere la tenuta del Servizio Sanitario Nazionale, oggi profondamente indebolito e molto meno resiliente, in particolare per la grave carenza di personale sanitario».
